Los primeros casos de Coronavirus SARS-CoV-2 (COVID-19) en nuestro país se produjeron a principios del 2020. Desde ese momento, el sistema sanitario español ha sufrido un gran cambio y nosotros hemos cambiado con él. Al inicio de la pandemia vimos cómo creció de manera exponencial el número de pacientes que necesitaban atención médica. Fue entonces cuando se saturaron las urgencias, las camas de hospitalización y las de cuidados intensivos. El hecho de que las Unidades de Cuidados Intensivos estuvieran colapsadas hizo que aquellas cirugías cardiacas que teníamos programadas tuvieran que ser canceladas (no olvidemos que tras una cirugía el paciente necesita permanecer en la UCI hasta que se encuentra estable para su traslado a planta).
La COVID-19 hizo que estuviéramos aún más cerca de nuestros pacientes. Gracias a las nuevas tecnologías, establecimos un sistema de comunicación bidireccional donde los pacientes nos informaban de cuáles eran sus síntomas y nosotros íbamos valorando la urgencia o no de su intervención. En cuanto a la decisión de qué paciente debía ser intervenido de manera urgente y cuál podía esperar, en todo momento seguimos los protocolos de actuación que realizaron tanto los centros hospitalarios como las sociedades internacionales.
 ¿Qué medidas de seguridad se han incorporado?
¿Qué medidas de seguridad se han incorporado?
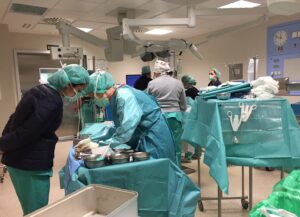
Desde el primer minuto, reforzamos las medidas de seguridad que toda Unidad de Cirugía Cardiaca tiene establecidas como el lavado de manos intensivo, antes y después de explorar a un paciente, y el uso de la mascarilla, con los equipos de protección individual (EPI).
Antes de cada operación el paciente se realiza una PCR. Y, en función del resultado, es trasladado hasta el quirófano por una zona u otra del hospital.
Ya en quirófano, hemos implementado medidas que reducen los aerosoles: la intubación con cámara de seguridad, el uso de filtros especiales para el respirador y la utilización de bisturí eléctrico que emite menos cantidad de humo.
Le estarán llegando pacientes que han superado la COVID-19, ¿hay alguna secuela cardiovascular más prevalente? ¿Qué consecuencias se está encontrando en la consulta?
Los estudios nos están demostrando que hay afectación directa del virus sobre el corazón: produce miocarditis (inflamación de los tejidos del corazón). Esto puede hacer que nuestros pacientes tengan más episodios de insuficiencia cardiaca o arritmias y predispone a patologías relacionadas con el sistema de coagulación como la trombosis o las hemorragias. Es por ello que estamos poniendo el foco en el tratamiento anticoagulante para evitar complicaciones tromboembólicas, incluso en aquellos pacientes que en situación pre-COVID no hubieran recibido anticoagulantes. No obstante, no podemos generalizar porque cada paciente requiere de un tratamiento y seguimiento específico y es lo que desde la Unidad de Cirugía Cardiaca les estamos ofreciendo, ya sea en consulta física o a través de videollamada.
El paciente con riesgo inmediato está claro que tiene que entrar en quirófano cuanto antes, pero ¿qué mensaje le trasladaría a un paciente que puede operarse ahora y también puede esperar unos meses para hacerlo?
Principalmente que nos consulte, estamos facilitando una estrecha relación con los pacientes a través de llamadas y videollamadas. Además, nos apoyamos en los datos clínicos que los wereables del paciente registran. Hasta que llega el día de la operación, estamos acompañando a nuestros pacientes: ajustando su medicación, dándoles apoyo y ofreciéndoles recomendaciones.
Preventivamente, ¿qué les aconseja a los pacientes con patologías cardiacas?
Continuar con la disminución de los factores de riesgo cardiovascular. Esto es: seguir una dieta equilibrada con bajo consumo de sal y de grasas saturadas [si estás tomando anticoagulantes, te interesa este artículo que hemos elaborado sobre Alimentación y anticoagulantes], hacer ejercicio (depende del tipo de patología: caminar, hacer bicicleta, etc), bajar de peso, no fumar y disminuir el consumo de alcohol.
Además, deben seguir las recomendaciones de las autoridades sanitarias: uso de mascarilla, mantener distancia de seguridad, lavado continuo de manos con agua y/o gel hidroalcohólico.
¿Qué medidas de seguridad para profesionales y pacientes está adoptando la Unidad de Cirugía Cardiaca Dr. Rodríguez?
Hemos colocado pantallas y dispensadores de gel hidroalcohólico en la consulta; además, mantenemos la distancia de seguridad recomendada y el uso de mascarilla. Cuando se produce el ingreso, el paciente debe aportar una PCR previa negativa, así como el familiar que le acompañe, y mientras el paciente permanezca ingresado se debe evitar tener cualquier contacto con el exterior. Con el objetivo de limitar la posibilidad de contagio del paciente recomendamos que el acompañante sea siempre el mismo y evite salir de la habitación del paciente.
Tanto el paciente como el personal realizan el traslado hasta el quirófano con mascarillas siguiendo un circuito especial que evita el contacto con pacientes con coronavirus. El equipo de quirófano (anestesia, enfermeros y cirujanos) toman todas sus medidas de protección para llevar a cabo la cirugía. Tras la operación el traslado a UCI se realiza por otro circuito especial. En la UCI se siguen los protocolos para evitar el contagio del COVID y cuando el paciente está estable se traslada a la planta de hospitalización.

¿Cuál es su sentir profesional ante el infradiagnóstico de patologías cardiacas que parece estar dejando la circunstancia sociosanitaria que rodea la pandemia?
Siento una gran pena porque hay pacientes que no han podido ser diagnosticados correctamente, ha aumentado el número de infartos y de muertes prehospitalarias. Los pacientes que acuden a nuestra consulta tienen patologías más evolucionadas, lo que conlleva un mayor riesgo quirúrgico. Pero esto no solo ocurre en nuestra especialidad. Los pacientes que tienen diabetes o hipertensión arterial no están recibiendo un control correcto y en unos años se va a traducir en más enfermedad cardiovascular. De toda esta situación debemos sacar nuevas lecciones como por ejemplo que podemos acercar la Medicina al paciente a través de las consultas telemáticas.
¿Qué ha aprendido en estos meses de pandemia? ¿Hay algo que pudiera destacar?
El sistema sanitario español es uno de los mejores del mundo, pero en esta crisis se ha visto saturado y desbordado. Pienso que debe haber una forma de poder gestionar los recursos de una manera más eficaz.
Me he dado cuenta de que tenemos profesionales que han salido a dar la cara y luchar contra todos los inconvenientes que iban surgiendo, aportando su grano de arena en lo que cada uno podía ayudar.
Quisiera valorar también la atención médica privada, que ha prestado toda su infraestructura y recursos en combatir esta pandemia.



 ¿Qué medidas de seguridad se han incorporado?
¿Qué medidas de seguridad se han incorporado?